食道がんについて知る
食道について
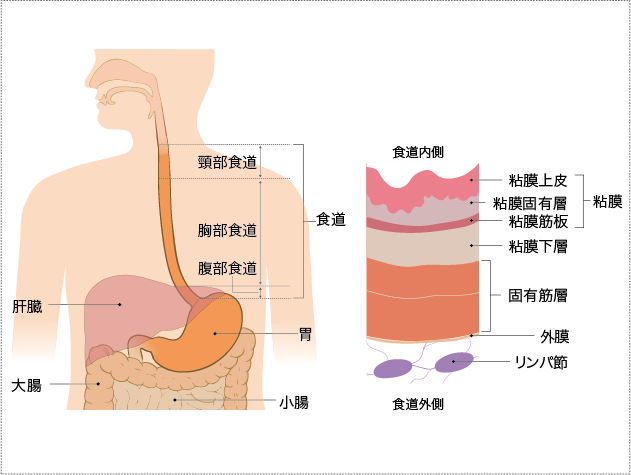
食道は、のど(咽頭)と胃の間をつなぐ管状の臓器で、部位によって、頚部食道、胸部食道、腹部食道と呼ばれています。(図1左)食道は体の中心部にあり、気管、心臓、大動脈や肺などの臓器や背骨に囲まれています。食道の周囲にはリンパ節があります。食道の壁は、内側から外側に向かって粘膜(粘膜上皮、粘膜固有層、粘膜筋板)、粘膜下層、固有筋層、外膜に分かれています。(図1右)。
食道は、口から食べた食物を胃に送る働きをしていて、食道の粘膜は食物が通りやすいように粘液を出しています。また、食物を飲み込んだときには、食物は重力で下に流れるとともに、筋肉でできた食道の壁が動くことにより胃に送り込まれます。食道は、胃内の食物の逆流を防止する構造になっています。食道には消化機能はありません。
食道がんとは
食道がんは、どこにでもできる可能性がありますが、日本人の食道がんは約半数が食道の中心付近からでき、次に食道の下部に多くできます。食道がんは、食堂の内面をおおっている粘膜の表面からできます。食道がんは食道内にいくつも同時にできることもあります。
がんが食道の壁の粘膜内にとどまるがんを早期食道がん、粘膜下層までしか及んでいないがんを表在食道がん、それより深い層まで及んでいるがんを進行食道がんと呼びます。
食道の粘膜から発生したがんは、大きくなると深層(外側)へと広がっていき、気管や大動脈などの周囲の臓器にまで直接広がっていきます。これを浸潤といいます。また、食道の壁内にあるリンパ管や血管にがんが侵入し、リンパ液や血液の流れに乗って、食道外にあるリンパ節や肺、肝臓などの他の臓器へとがんが移っていきます。これを転移といいます。
症状
食道がんは、初期には自覚症状がないことがほとんどです。早期発見の機会としては、検診や人間ドックの際の内視鏡検査や上部消化管造影検査(バリウム食道透視検査)があります。がんが進行するにつれて、飲食時の胸の違和感、飲食物がつかえる感じ、体重減少、胸や背中の痛み、咳、声のかすれなどの症状がでます。
胸や背中の痛み、咳、声のかすれなどの症状は、肺や心臓、のどなどの病気でもみられますが、肺や心臓やのどの検査だけでなく、食道も検査することが大切です。
胸の違和感
早期発見のために注意しておきたい症状です。飲食物を飲み込んだときに胸の奥がチクチク痛む、熱いものを飲み込んだときにしみる感じがするといった症状があります。これらの症状は一時的に消えることもあります。
飲食物のつかえ感、体重減少
がんが大きくなるにつれて、食道の内側が狭くなると、飲食物がつかえやすくなり、次第に軟らかい食べ物しか通らなくなります。がんがさらに大きくなると、食道をふさいで水も通らなくなり、唾液も飲み込めずにもどすようになります。飲食物がつかえると食事の量が減り、体重が減少します。
胸や背中の痛み、咳、声のかすれ
がんが進行して食道の壁を越えて、周囲にある肺・背骨・大動脈などに広がっていくと、胸の奥や背中に痛みを感じるようになります。また、食道がんが気管や気管支などに及ぶとその刺激によって咳が出ることがあります。また、声帯を調節している神経へ及ぶと声がかすれることがあります。
組織型分類(がんの組織の状態による分類)
日本の食道がんの組織型は、扁平上皮がんというタイプが90%以上で、欧米に多いとされる腺がんというタイプは5%以下です。この2つ以外の組織型もまれにみられます。
発生要因
食道がんの発生する主な要因は、喫煙と飲酒です。特に日本人に多い扁平上皮がんは、喫煙と飲酒との強い関連があります。飲酒により体内に生じるアセトアルデヒドは発がん性の物質であり、アセトアルデヒドの分解に関わる酵素の活性が生まれつき弱い人は、食道がんの発生する危険性が高まることが報告されています。また、喫煙と飲酒、両方の習慣がある人は、より危険性が高まることが指摘されています。熱いものを飲んだり食べたりすることが、食道がんができる危険性を高めるという報告も多くあります。
検査について
食道がんの検査では、まず食道がんを確定するための検査を行い、次に、治療方針を決めるために食道がんの進行度を診断する検査を行います。
食道がんを確定するための検査
食道内視鏡検査と上部消化管造影検査(バリウム食道透視検査)の2種類があります。
食道内視鏡検査は、上部消化管造影検査で見つけにくい無症状、あるいは初期の食道がんを発見することもできます。
食道がんの進行度を診断する検査
食道がんの治療方針を決めるためには、がんの深さや周辺機器への広がり、リンパ節や肺・肝臓などへの転移の有無を調べて、がんの進行度を診断する必要があります。そのための検査として、食道がんを確定するための検査に加えて、CT検査、MRI検査、PET検査、超音波検査、超音波内視鏡検査などを行います。
検査の種類
食道内視鏡検査
食道内視鏡検査では、粘膜の色や凹凸などを直接観察します。また、異常な部分の組織を採取し、顕微鏡でがん細胞の有無を確認して、がんを確定します(病理検査)。さらに、がんの位置や広がり、数、深さも確認します。その際には、画像に映るがんを際立たせて、広がりや深さを診断しやすくするために、特殊な色素を粘膜に散布したり、特殊な波長の光を使用したりすることがあります。
上部消化管造影検査
バリウムを飲んで、それが食道を通過するところをX線で撮影する検査です。がんの場所や大きさ、食道内腔の狭さなど全体を確認します。胃がん検診では胃を重点に検査しますので、症状があれば、検査前に伝えることが大切です。
超音波内視鏡検査
超音波内視鏡検査は、内視鏡検査の1つで、内視鏡の先端についた超音波装置を用いて食道壁の層構造の乱れや食道壁外の構造などを感圧することができます。つまり、食道がんが「どのくらい深く広がっているか」「周りの臓器まで広がっていないか」「食道の外側にあるリンパ節に転移していないか」について、より詳細な情報がわかります。
病理検査
食道内視鏡検査で「採取した組織にがん細胞があるのか」「がん細胞はどのような種類なのか」などについて顕微鏡を使って調べることを病理検査といいます。
CT・MRⅠ検査
CTはX線を、MRIは磁気を使って体の内部の断面を見ることができる検査です。がんの周辺の臓器への広がりや、リンパ節・肺・肝臓などへの転移の有無も調べます。食道がんの進行度を判定するために最も重要な検査です。
超音波(エコー)検査
体の表面から腹部と首(頚部)を調べます。腹部では肝臓への転移や腹部リンパ節転移を調べ、頚部では頚部リンパ節転移を知らべます。頚部食道がんの場合は、主病巣と気管、甲状腺、頸動脈などの周囲臓器との関係も調べます。
PET検査(陽電子放射断層撮影検査)
全身のがん細胞を検出する検査です。がん細胞は正常細胞よりも活発に増殖するため、そのエネルギーとしてブドウ糖を多く取り込みます。PET検査では、放射性ブドウ糖を注射し、その取込の分布を撮影することでがん細胞を検出します。
腫瘍マーカー検査(血液検査)
食道がんの腫瘍マーカーは、扁平上皮がんではSCC(扁平上皮がん関連抗原)とCEA(がん胎児性抗原)です。腺がんではCEAです。これらは、全身のがんの大きさや数などの状態の変化を把握するのに使われていますが、早期診断における有用性は確立されていません。また、がんがあっても異常値を示さないこともあります。
出典:食道がんについて:[国立がん研究センター がん情報サービス 一般の方へ] (ganjoho.jp)
担当診療科と診療実績

